糖尿病
糖尿病は、早めに気づいて続ければ「合併症」を防げます
糖尿病は、重度になるとそれ自体でも命に関わりますが、糖尿病によって引き起こされる合併症のほうがはるかに問題となります。
糖尿病は、血糖が高い状態が続く病気です。痛みなどの自覚症状が少ないまま進むことがあり、気づかないうちに血管に負担がかかります。
でも、早めに見つけて生活を整え、必要な治療を続けることで、目・腎臓・神経・心臓・脳・血管などにおこる合併症を防ぐことができます。
糖尿病とは
糖尿病は、食事でとった糖をうまく利用できず、血糖(血液中のブドウ糖=グルコース)が高い状態が続く病気です。
糖尿病には主に2型糖尿病と1型糖尿病の2つのタイプがあります。
2型糖尿病
2型糖尿病は、糖尿病の中で最も多くみられるタイプで、体質に加えて生活習慣などが関係して発症します。
膵臓から分泌されるインスリンは、血液中の糖を細胞に取り込む働きをしています。
しかし2型糖尿病では
- インスリンの分泌量が不足する
- インスリンが効きにくくなる(インスリン抵抗性)
といった状態になるため、血糖値が高くなります。
1型糖尿病
1型糖尿病は、自己免疫反応によって膵臓のインスリンを分泌する細胞(β細胞)が破壊される病気です。
その結果、インスリンがほとんど、または全く分泌されなくなります。
発症の仕方にはいくつかのタイプがあり、
- 突然インスリン分泌が低下するタイプ
- 徐々にインスリン分泌が低下する緩徐進行1型糖尿病(SPIDDM)
などがあります。
治療の違い
糖尿病の治療方針は、1型糖尿病と2型糖尿病で大きく異なります。
- 1型糖尿病:インスリン注射による治療が必須
- 2型糖尿病:生活習慣の改善、内服薬、必要に応じてインスリン治療
などを組み合わせて治療を行います。
糖尿病治療で最も大切なこと
糖尿病では、血糖が高い状態が長く続くほど、血管へのダメージが蓄積します。
そのため、
「血糖が高い期間をできるだけ短くすること」
が非常に重要です。
適切な治療を行うことで
- 動脈硬化の進行を抑える
- 合併症のリスクを下げる
ことが可能になります。
早期に気づいて対策を行うことで、将来の健康リスクを大きく減らすことができます。
糖尿病の症状・気づくポイント
2型糖尿病の場合、軽度の場合に自覚症状はありません。
そのため、健診で血糖値やHbA1cといった数値を測定する必要があります。
早期に発見するには、数値を測定する以外の方法はありません。
1型糖尿病の場合、通常は急激に進行するため、
- のどがよく渇く
- 水分をたくさん飲む
- 尿の量が増える・回数が増える
- 体がだるい・疲れやすい
- 体重の現症
などが認められます。これらの症状は進行した2型糖尿病でも認められます。
糖尿病の検査
糖尿病の診断や治療では、血糖値の状態を確認する検査と、合併症の有無を確認する検査を行います。
これらの検査によって、糖尿病の早期発見や合併症の予防につながります。
糖尿病かどうかを調べる検査
血糖値
血糖値は、血液中のブドウ糖(グルコース)の濃度を測定する検査です。
一般的な基準の目安は以下の通りです。
- 空腹時血糖:100 mg/dL 以下が正常の目安
- 空腹時血糖:126 mg/dL 以上で糖尿病の可能性
- 随時血糖(食事時間に関係なく測定):200 mg/dL 以上で糖尿病の可能性
これらの値を総合的に判断して診断を行います。
75g経口ブドウ糖負荷試験(OGTT)
75gのブドウ糖を摂取し、その後の血糖値の変化を測定する検査です。
特に2時間後の血糖値が重要で、
- 200 mg/dL以上の場合は糖尿病の可能性が高くなります。
健診などで境界型を指摘された場合に行われることがあります。
HbA1c(ヘモグロビンA1c)
HbA1cは、過去1〜2か月の平均的な血糖値を反映する指標です。
一般的な目安は以下の通りです。
- 5.6%未満:正常
- 5.6〜6.4%:境界型(注意が必要)
- 6.5%以上:糖尿病の可能性
特に、前年と比較してHbA1cが上昇している場合は、注意が必要です。
なお、治療目標は年齢や全身状態によって異なります。
- 比較的若く健康な方:6.0%未満を目標
- 高齢者など低血糖リスクが高い場合:8.0%未満を目標とすることもあります
5.6~6.5%の間はグレーゾーンであり、要注意です。特に、前年と比較し、上昇している場合は十分な注意が必要です。
抗GAD抗体・抗IA-2抗体
これらは1型糖尿病に関連する自己抗体の検査です。
1型糖尿病では、インスリンを分泌する膵臓のβ細胞が自己免疫により破壊されるため、インスリン分泌が低下します。
一般的に、
- 抗GAD抗体が陽性になることが多いですが、
- 抗IA-2抗体が陽性の場合もあります。
抗体が陽性の場合、緩徐進行1型糖尿病(SPIDDM)の可能性があります。
2型糖尿病と診断されていても、
- 血糖コントロールが不良な場合
- 年々血糖が悪化している場合
には、SPIDDMの可能性もあるため、抗体検査を行うことがあります。
糖尿病の合併症を調べる検査
糖尿病では、長期間の高血糖により血管や臓器にさまざまな障害が生じる可能性があります。
そのため、以下のような検査を定期的に行います。
尿検査(尿蛋白・尿中アルブミン)
腎臓の障害(糖尿病性腎症)を早期に発見するための検査です。
腎機能検査(クレアチニンなど)
血液検査によって腎機能の状態を評価します。
眼底検査
糖尿病性網膜症の有無や進行度を評価するため、眼科で行う検査です。
初期には自覚症状がないことが多いため、定期的な検査が重要です。
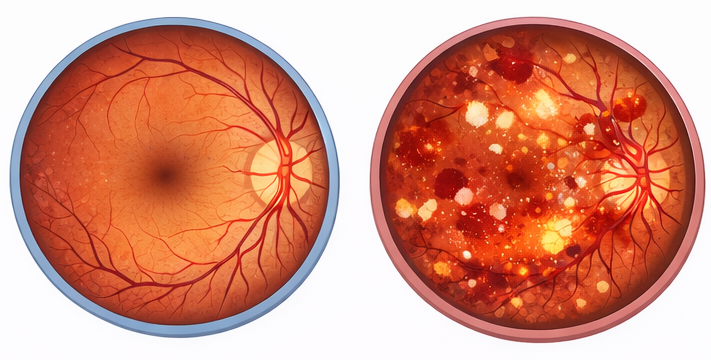
左は正常な眼底の模式図/右は糖尿病性網膜症の眼底
腹部画像検査
CTや超音波検査によって、
- 膵臓腫瘍の評価
- 脂肪肝
- 内臓脂肪の状態
などを確認することがあります。
コレステロール検査
糖尿病では動脈硬化のリスクが高くなるため、コレステロールの管理をより厳格に行う必要があります。
血管の評価
動脈硬化の程度を調べるため、以下の検査を行うことがあります。
- ABI検査(足の血流評価)
- 頸動脈エコー
- 頭部MRA
- 造影CT など
その他の検査
糖尿病の合併症が疑われる場合には、症状や状態に応じて追加の検査を行います。
糖尿病の治療
糖尿病の治療は、
①食事療法 ②運動療法 ③薬物療法
を組み合わせて行います。
血糖値を適切にコントロールすることで、動脈硬化の進行を抑え、将来的な合併症のリスクを低下させることができます。
食事療法
食事療法では、適正体重から1日に必要な摂取カロリーを計算します。
例えば、身長170cmの場合の適正体重は約64kgとなります。
この体重に身体活動量に応じた係数を掛けて、1日の目安カロリーを算出します。
デスクワーク中心の場合の目安は
約1900~2200kcal/日
となります。
また、以下の点も重要です。
- 不規則な食事は血糖コントロールを悪化させる
- 間食は血糖上昇の原因となる
糖質制限は血糖値を下げる効果がありますが、
- 極端な糖質制限では低血糖の危険性が高まる
- 長期的に継続しにくい
という問題もあるため、無理のないバランスのよい食事が大切です。
運動療法
運動療法は血糖コントロールの改善に有効です。
一般的には
1日8000歩程度の歩行を週3回以上
行うことが推奨されています。
また、
レジスタンス運動(筋力トレーニング)
も血糖改善に有効とされています。
当院作成の高齢者向け下半身レジスタンス運動プログラムはこちらをご覧ください。
若年~中年の方では、心臓や腎臓に大きな障害がない場合、より強度の高い運動を取り入れることも検討します。
薬物療法
糖尿病の程度や合併症の有無、肥満の状態などを考慮して薬物治療を行います。
現在は多くの薬剤があり、患者さんの状態に合わせて使い分けます。
ビグアナイド薬
代表薬:メトホルミン
現在の糖尿病治療で非常に重要な薬剤です。
主な作用
・肝臓での糖新生(ブドウ糖産生)を抑制
・血糖上昇を抑える
特徴
・低血糖を起こしにくい
・体重増加が少ない
副作用
・下痢などの消化器症状
・極めてまれに乳酸アシドーシス
なお、イメグリミン(ツイミーグ)はメトホルミンに類似した作用を持つ新しい薬剤です。両者の併用について副作用の観点から一定の注意が必要と考えられます。
SGLT2阻害薬(~グリフロジン)
腎臓からブドウ糖を尿中に排泄させることで血糖を低下させます。
特徴
・体重減少効果
・低血糖が起こりにくい
・心不全・腎不全にも有効
副作用
・尿路感染症
・脱水
DPP-4阻害薬(~グリプチン)
小腸から分泌されるインクレチンというホルモンの分解を抑え、インスリン分泌を促進します。
特徴
・低血糖が起こりにくい
・使いやすい薬剤
副作用
・まれに類天疱瘡などの皮膚疾患
スルホニルウレア薬(SU薬)
インスリン分泌を促進する薬です。
以前はよく使用されていましたが、
- 低血糖リスクが高い
- メトホルミンの効果が見直された
- 新しい薬剤が登場した
ことから使用頻度は減少しています。
チアゾリジン薬
インスリンの効きを改善する薬です。
副作用として
- むくみ
- 心不全悪化
などがあること、また、膀胱癌との関連が疑われたことあり、投与機会はかなり少なくなっています。
αグルコシダーゼ阻害薬
小腸での糖の吸収を遅らせることで、食後血糖の上昇を抑えます。
ただし
- 毎食直前の服用が必要で内服忘れが多い
- 消化器症状が多い
などの理由から使用頻度は減少しています。
GLP-1受容体作動薬
作用
- インスリン分泌促進
- グルカゴン分泌(血糖を上昇させるホルモン)抑制
- 消化管の運動抑制
- 食欲低下
などにより血糖を低下させます。
多くは注射薬ですが、リベルサスという内服薬もあります。
GIP/GLP-1受容体作動薬
GLP-1受容体作動薬より強力な作用を持つ新しい薬剤です。
作用
- インスリン分泌促進
- グルカゴン(血糖を上昇させるホルモン)抑制
- 消化管の運動抑制
- 食欲抑制
体重減少効果があるため、肥満治療(メディカルダイエット)にも使用されています。
副作用
・胃腸障害
・胆のう炎
・膵炎など
速効型インスリン分泌促進薬(~グリニド)
食直前に服用し、短時間でインスリン分泌を促進します。
SU薬より作用時間が短いですが、低血糖のリスクがあります。
インスリン製剤
インスリン注射にはさまざまな種類があります。
主に使用されるもの
- 超速効型インスリン(食後血糖を抑える)
- 持効型インスリン(1日を通して血糖を安定させる)
最近では週1回投与の持効型インスリンも登場しています。
治療目標
血糖管理の目標は、年齢や全身状態によって調整します。
比較的若く健康な方では
HbA1c 6.0%未満
を目標とすることが多く、これにより、後述の糖尿病合併症の発症リスクを低下させることができます。
一方、高齢者では
- 年齢
- 使用薬剤
- 認知症の有無
- 低血糖リスク
などを考慮し、より緩やかな目標値で管理することもあります。
特に認知症のある高齢者では、低血糖が発見されにくく重症化しやすいため、慎重な管理が必要です。
なお、低血糖発作は脳に重大なダメージを与え、認知症の発症や進行の原因となります。
合併症
糖尿病の主な合併症
糖尿病は血糖値が高い状態が長く続くことで、全身の血管や神経にダメージを与える病気です。
初期には自覚症状が少ないことが多いですが、治療を行わずに放置すると、さまざまな合併症を引き起こす可能性があります。
適切な血糖コントロールと定期的な検査により、多くの合併症は予防または進行を遅らせることが可能です。
糖尿病の三大合併症
糖尿病では、特に細い血管が障害されやすく、以下の「三大合併症」が知られています。
糖尿病性網膜症
糖尿病性網膜症は、失明原因の第2位となっている重要な合併症です。
高血糖が続くことで、目の奥にある網膜の血管が傷つき、出血やむくみ、新しい異常な血管(新生血管)が生じます。初期には自覚症状がほとんどないため、気づかないうちに進行することがあります。
しかし、
- 適切な血糖コントロール
- 定期的な眼科受診(眼底検査)
を行うことで、進行を防ぐことが可能です。
糖尿病性腎症
糖尿病性腎症は、人工透析が必要となる原因の第1位であり、透析患者の半数近くが糖尿病性腎症によるものとされています。
腎臓は血液をろ過する重要な臓器ですが、高血糖が続くと腎臓の細い血管が障害され、徐々に腎機能が低下します。
進行すると、
- 尿たんぱくの増加
- むくみ
- 腎機能低下
などがみられ、最終的には透析が必要になる場合があります。
適切な
- 血糖コントロール
- 血圧管理
- 生活習慣の改善
によって予防や進行抑制が期待できます。
糖尿病性神経障害
糖尿病による神経障害は、比較的早い段階から現れやすい合併症です。
特に脳から遠い部分である足先の神経が障害されやすく、
- 手足のしびれ
- 感覚の低下
- ピリピリした痛み
などが起こります。
感覚が低下すると、足に傷ができても気づきにくくなります。
そこに血流障害(閉塞性動脈硬化症)が加わると、傷が悪化し、壊疽や足の切断に至ることもあります。
そのため、糖尿病では足の観察(フットケア)がとても重要です。
動脈硬化による合併症(大血管障害)
糖尿病では動脈硬化が進みやすく、心臓や脳などの大きな血管の病気も起こりやすくなります。
心筋梗塞
糖尿病は動脈硬化を進行させるため、心筋梗塞の発症リスクが高くなります。
心臓の血管(冠動脈)が詰まると、心臓の筋肉が壊死し、命に関わることがあります。
特に
- 階段を上ったときの胸痛
- 胸の圧迫感
- 息切れ
などの症状がある場合は、狭心症や心筋梗塞の可能性があり注意が必要です。
脳梗塞
糖尿病では動脈硬化の進行により、脳梗塞や脳出血のリスクも高くなります。
以下のような症状が突然出た場合は注意が必要です。
- 片側の手足の麻痺
- ろれつが回らない
- 言葉が出にくい
- 片側の視野が見えにくい
一時的に症状が改善した場合でも、脳梗塞の前兆である一過性脳虚血発作(TIA)の可能性があります。
このような場合は、速やかに医療機関を受診するか救急要請を行ってください。
閉塞性動脈硬化症
動脈硬化により、下肢の血管が狭くなり血流が悪くなる病気です。
主な症状として
- 歩くと足が痛くなる(間欠性跛行)
- 足の冷感
- 傷が治りにくい
などがあります。
進行すると足の壊疽を起こし、切断が必要になることもあります。
カテーテル治療や手術によって血流を改善できる場合もあります。
その他の合併症
排尿・排便障害
糖尿病による神経障害が進行すると、自律神経の働きが低下し、
- 排尿障害
- 便秘
- 下痢
などの症状が現れることがあります。
免疫力の低下
高血糖状態では、白血球の働きが低下し感染症にかかりやすくなります。
そのため、
- 傷の悪化
- 皮膚感染
- 肺炎などの感染症
に注意が必要です。
また、糖尿病の方では
- インフルエンザワクチン
- 肺炎球菌ワクチン
- 帯状疱疹ワクチン
などのワクチン接種が推奨されます。
合併症を防ぐために
糖尿病の合併症は、
- 適切な血糖コントロール
- 定期的な検査
- 生活習慣の改善
によって多くを予防することができます。
症状がない段階から治療を継続することが、将来の健康を守るためにとても重要です。
糖尿病の受診のタイミング
糖尿病は初期にはほとんど症状がなく、気づかないうちに進行することが多い病気です。
そのため、症状が出てからではなく、早い段階で受診することが大切です。
以下のような場合には、一度医療機関で検査を受けることをおすすめします。
健診で血糖値やHbA1cを指摘された場合
健康診断で次のような結果が出た場合は、医療機関で詳しい検査を受けましょう。
- 空腹時血糖が高い
- HbA1cが 5.6%以上
- 「境界型糖尿病」「要経過観察」と言われた
特にHbA1cが6.5%以上の場合は、糖尿病の可能性が高いため、早めの受診が必要です。
また、前年と比較して数値が上昇している場合も注意が必要です。
糖尿病の症状がある場合
以下のような症状がある場合、血糖値が高くなっている可能性があります。
- のどがよく渇く
- 水をたくさん飲むようになった
- 尿の回数が増えた
- 食べているのに体重が減る
- 体がだるい、疲れやすい
これらの症状がある場合は、早めの受診をおすすめします。
特に、1~4については、緊急性が高い可能性があります。
糖尿病のリスクが高い方
以下に当てはまる方は、症状がなくても糖尿病のリスクが高いため、定期的な検査が重要です。
- 家族に糖尿病の方がいる
- 肥満または体重増加がある
- 高血圧や脂質異常症がある
- 運動不足
- 脂肪肝を指摘されたことがある
このような場合、糖尿病予備群(境界型糖尿病)である可能性があります。
受診が早いほど合併症を防ぐことができます
糖尿病は、早期に発見して適切な治療を行うことで、
- 動脈硬化の進行を抑える
- 心筋梗塞や脳梗塞を予防する
- 失明や透析を防ぐ
ことが可能です。
「少し気になる」「健診で指摘された」という段階でも、早めにご相談ください。
